肩関節拘縮は肩関節の疼痛と可動域制限を伴う疾患です。一般的には、明らかな怪我などがなく、徐々に疼痛(特に夜間痛)が出現し、その後に動きの制限が起こってきます。急性期にはブロック注射や投薬などが有効です。また可動域制限が強い場合にはリハビリテーションも有用ですが、上記治療による除痛とともに可動域が改善する場合も多く認めます。しかし、上記の急性期症状を超えても可動域制限や疼痛が残存したり、骨折などの外傷で安静期間が長期におよび可動域制限が残存した場合など、難治性の肩関節拘縮に移行した場合が問題になります。
肩関節拘縮の自然経過は約2年を経過して症状が改善するとする報告もありますが、一方で約3-4年の経過でも約半数に疼痛や可動域制限などの愁訴が残存したとの報告もあります。つまり早期改善には治療介入が妥当と考えられます。
当院では急性期を過ぎた難治性肩関節拘縮に対して、外来にて非観血的関節授動術(サイレントマニピュレーション)を行っています。手術加療と比較して、入院がない/傷口(手術による創部)がない/術後合併症がない/術後の腫れがないため早期のリハビリ介入が可能といったメリットもあり、拘縮肩による疼痛・可動域制限にお困りの方にとって有用な治療と考えています。
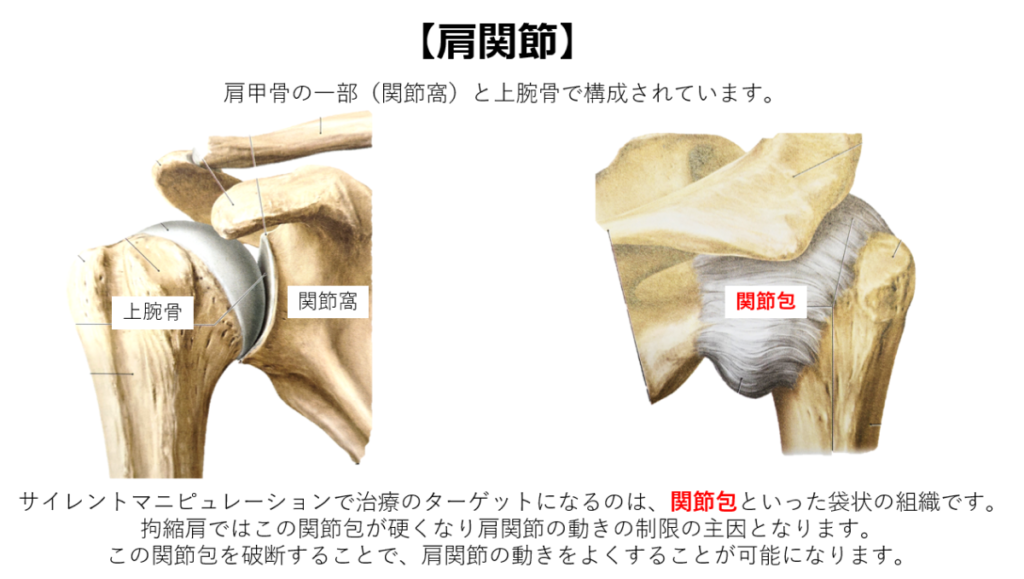
授動術の治療:ターゲットは関節包
肩関節を構成する上腕骨、肩甲骨は関節包といった袋状の組織で覆われています。
その上に肩関節を安定させる腱板筋があります。この腱板周囲に炎症が生じることで、いわゆる四十肩・五十肩といった肩関節周囲炎といった症状がおきます。炎症が遷延化したり、可動域制限が長期化すると骨同士をつないでいる関節包といった袋が硬くなり、伸縮性が低下します。そのため無理に肩を動かそうとすると疼痛を生じ、また炎症が繰り返されます。これが拘縮肩の病態です。つまり、治療のターゲットは関節包をはがす・破ることが目的になります。それにより、硬くなった関節包による動きの制限がなくなり、腱板筋の伸縮性が改善され疼痛・可動域制限が改善します。
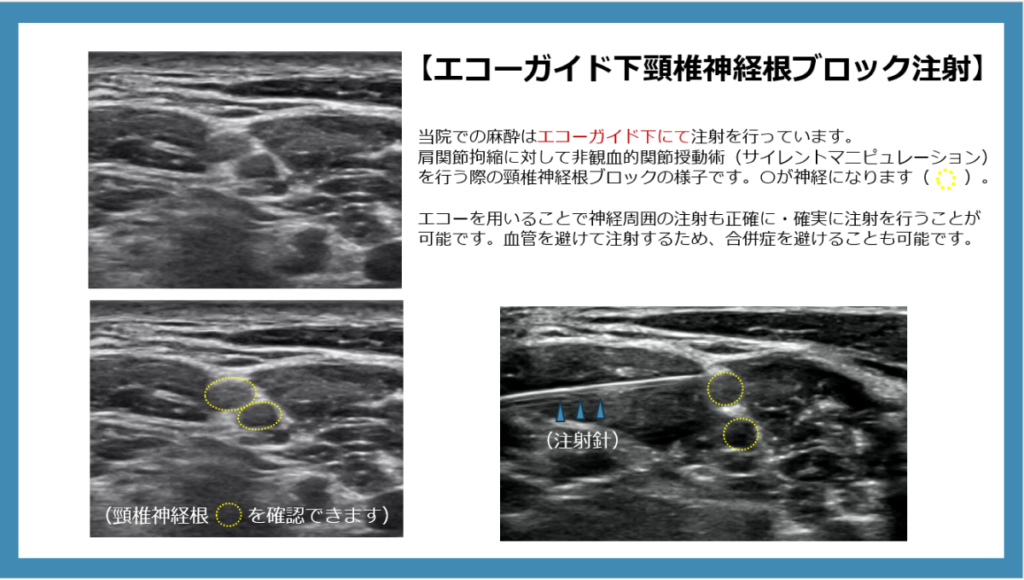
麻酔:エコーガイド下頸椎神経根ブロック(C5・C6ブロック)
当院では授動術を行う際の麻酔方法として推奨されている頸椎神経根ブロックをエコーガイド下で行っています。エコーを用いることで、確実に神経周囲に麻酔薬を浸潤させることが可能となり、血管内への誤注入など麻酔の合併症を予防できます。
麻酔により疼痛をなくすことで、動かなかった肩関節をゆっくりと愛護的に動かしていくことで、関節包をゆっくり破断していき可動域を改善させていきます。
サイレントマニピュレーションの実際のながれ

サイレントマニピュレーションと手術加療の比較

サイレントマニピュレーション:施術前後の肩可動域の変化
