スポーツ選手において、運動前後の十分な体のケアができない状態で、多くの練習や試合を費やすと肉離れ・靱帯損傷・疲労骨折など様々な部位に多くの怪我が生じることがあります。
特にここでは疲労骨折、特に腰椎に生じる腰椎分離症を詳しく説明します。
Q:疲労骨折とは
疲労骨折とは外傷性骨折とは異なり、1回の怪我では生じない繰り返しの負荷が骨の同一部位へ加わることで発症します。そのため、疲労骨折は、体の柔軟性の低下や骨のアライメント不良・オーバーユース(練習量/時間、練習方法など過剰な負荷)などにより部分的に負担が集中することが原因と考えられています。
Q:疲労骨折の多い部位は?
腰椎、脛骨(すねの骨)、中足骨(足の甲)に好発するとされています。しかし運動・スポーツが普及されている現代では、オーバーユース障害として疲労骨折の発生部位は多様化し、増加傾向にあります。また疲労骨折はランニング動作やジャンプ動作が関係し、それらの動作を多用する競技種目で多く発生するとされています。
Q:診断方法は?
単純レントゲンや超音波(エコー)検査などで診断をすることは可能です。しかし、確実な早期診断にはやはりMRI検査が必要になってきます。
MRI検査はレントゲンでは評価できない、より早期の疲労骨折を診断することが可能です。早期治療・復帰のためには早期診断のためのMRIが必須となります。
Q:疲労骨折の治療方針は?
基本的には疲労骨折は保存加療が原則です。一方、難治性疲労骨折といって保存加療では治りにくい部位があります。脛骨中央部・足関節内果・足舟状骨・第5中足骨(ジョーンズ骨折)・母趾種子骨などです。その場合は手術加療が選択されることもあります。
復帰に向けては、再発予防として疲労骨折を生じた原因に対するリハビリテーションが重要となります。
腰椎分離症
Q:腰椎分離症とは?
発育期における腰椎疲労骨折である腰椎分離症は、腰部に過度な負担が繰り返し加わることで発症します。ある報告では小中学生において2週間以上続く腰痛では約40%において腰椎分離症であったとされ、明らかな誘因(怪我の受傷)がないのに発症した腰痛では常に腰椎分離症を鑑別にあげ診断する必要があります。

Q:(発育期)腰椎分離症の診断は?
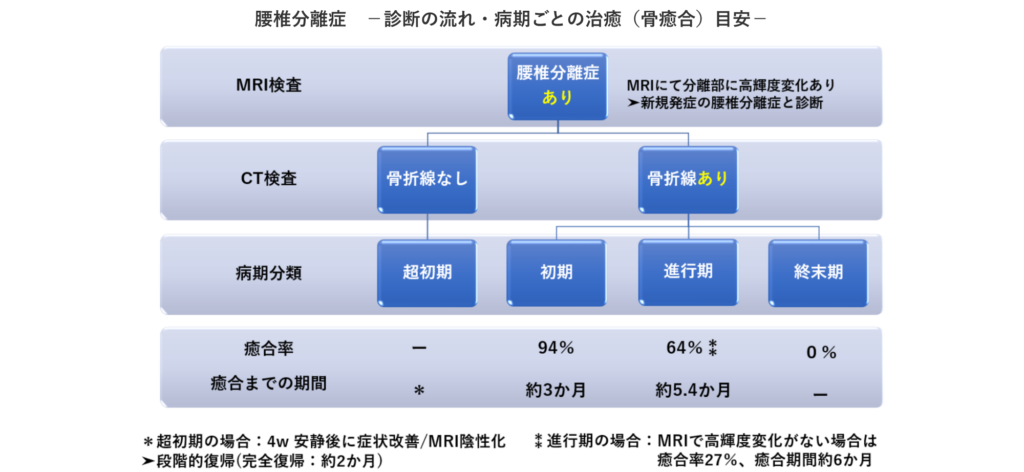
腰椎分離症は分離部の圧痛や腰椎伸展(後屈)・捻る動作の際に生じる疼痛が主症状です。しかし、分離症以外の腰痛でもこのような症状をよく認めます。そのため、腰椎分離症における特有の症状というものはありません。そのため診断には画像評価が必須になります。 画像検査には単純レントゲン・CT・MRIがあります。ここで重要なことは、単純レントゲン 検査では、早期の分離症診断は出来ないということです。分離症があるか?ないか?の診断にはMRI検査が必須になります。もしMRI検査で腰椎分離症を認めた場合、CT検査によって、どの程度まで進行しているかを示す病期を確認します。その病期に従い、治療期間や治療方針・おおよその復帰時期を説明することが可能になります。


Q:腰椎分離症の診断の流れは?
まずは問診からはじまり、特有の動作で腰痛が誘発されるか、柔軟性の評価に移ります。腰椎分離症を疑った場合は、画像診断に移ります。すぐにできる検査にレントゲンがあります。ですが、実際にはレントゲンでは異常が見られない場合が多いのが現状です。
そのため、まずは分離症があるかどうかを判断するためにMRI検査が必要になります。MRI検査で分離症所見があれば診断は確定します。もしMRI検査で所見がなければ腰椎分離症は否定されることになり、その他の原因を探ります。
MRI検査で分離症が確定した後はCT検査に移ります。CTではどの段階の分離症であるか重症度を評価します。分離症の病期(重症度)は 超初期・初期・進行期・終末期に分類されます。それにより大まかな治療期間・復帰時期・骨癒合率が判明します。

Q:腰椎分離症の治療方針
腰椎分離症の治療には医師・理学療法士と患者本人、ご両親さらにはコーチ・監督の共通した認識がとても重要です。特に治療の重点をどこに置くか(骨癒合?復帰時期?)をきちんと話しあい、メリット・デメリットを理解したうえで決めていくことが重要です。
当院では、まず装具療法とリハビリテーション治療を行います。装具は軟性装具または硬性装具で対応します。装具には分離症のリスク動作となる、捻る・反る動作を制限する意味があります。リハビリ加療では腰椎への負荷を軽減するための柔軟性のチェック並びに治療を行います。腰椎分離症は腰椎への負荷が過度に繰り返しかかることが根本的な原因です。その原因を改善していくことがリハビリテーションの目的であり、治療や復帰後の再発防止に重要となります。